Le burn-out est un syndrome très fréquent chez les professionnels de la santé, et le groupe des médecins spécialistes en formation y est particulièrement vulnérable. Jusqu’à présent, les mesures préventives ont principalement été concentrées sur l’individu, alors que des mesures d’organisation du travail restent encore souvent à l’arrière-plan. Cette étude a interrogé des médecins spécialistes en formation sur les sources de stress auxquelles ils sont confrontés (tant avec une influence positive que négative) pendant leur période d’assistanat. Treize thèmes ont été analysés, parmi lesquels la charge de travail élevée, l’importance de l’évolution professionnelle et l’importance d’un retour sérieux se sont avérées proportionnellement les plus notables.
La promotion du bien-être des médecins spécialistes en formation dépasse la simple optimisation de la durée du travail. Nos résultats suggèrent de débloquer des moyens afin de continuer à renforcer les compétences en coaching des superviseurs (feedback training, renforcement du soutien social, reconnaissance). Il est crucial de trouver le bon équilibre entre autonomie et encadrement, et de le surveiller afin de maximiser le nombre d’expériences positives. De plus, une meilleure harmonisation entre le stage et les études pourrait avoir une influence positive sur le bien-être.
Le syndrome du burn-out
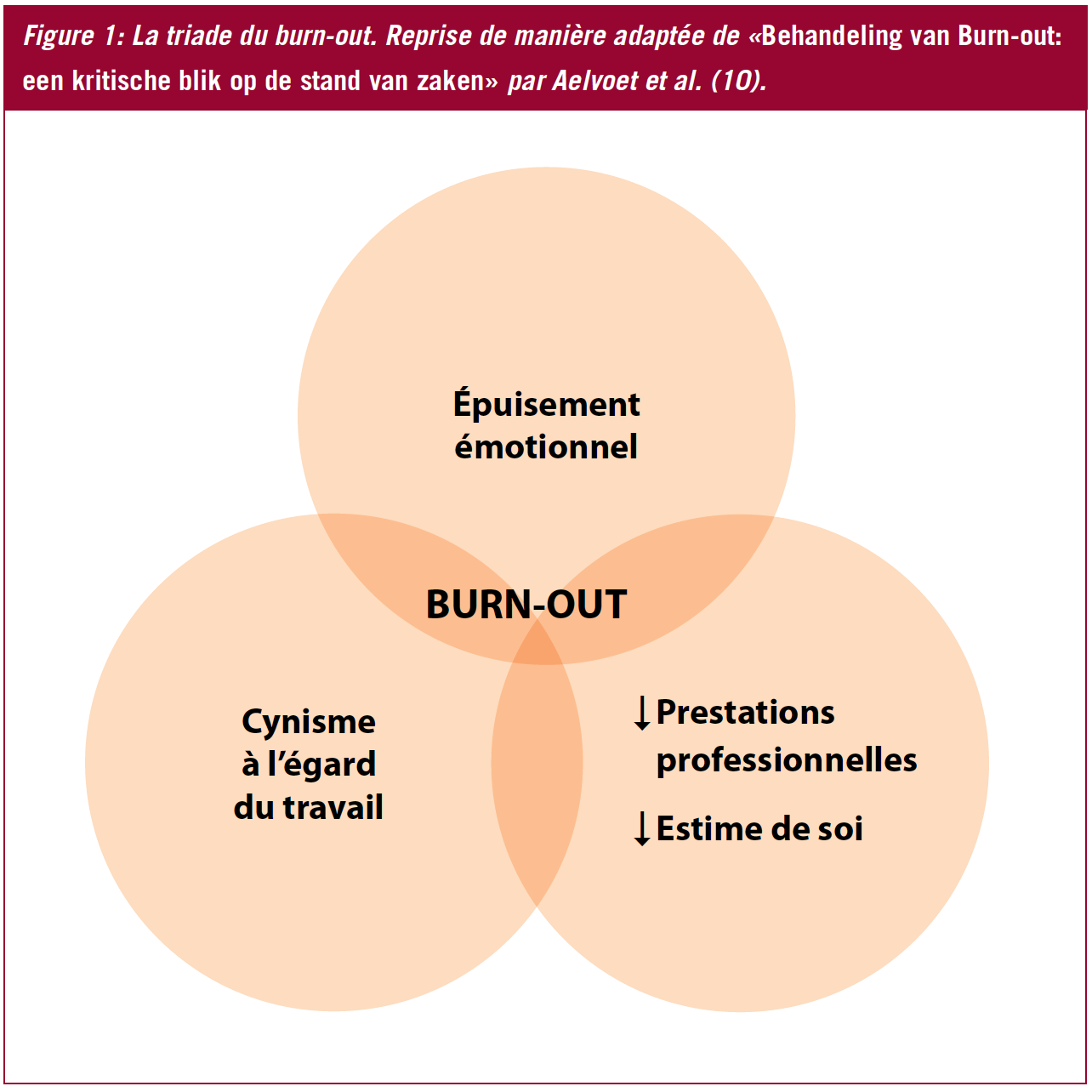
D’un point de vue conceptuel, le burn-out peut être présenté comme une triade (Figure 1) de symptômes liés entre eux (1), que l’on retrouve au-delà des frontières, de l’identité ethnique et des secteurs de travail (2). L’épuisement émotionnel se traduit par une fatigue émotionnelle extrême, provoquée par des conditions de travail exigeantes. La dépersonnalisation est une attitude négative, froide et distante à l’égard du travail, utilisée pour se protéger d’un potentiel épuisement accompagné de désillusion. Le 3e symptôme est une réduction du sentiment de capacité personnelle, où la personne juge ses compétences personnelles et son fonctionnement professionnel de manière négative (1). Plus récemment, ces 3 symptômes principaux ont été complétés de quelques symptômes complémentaires tels qu’une humeur dépressive, des troubles psychosomatiques et des troubles du comportement (3). Suite à la moins bonne santé physique et psychologique des professionnels de la santé touchés par ce syndrome (4, 5), les organismes de santé publique sont également confrontés à des conséquences négatives telles que l’absentéisme (6), la rotation des emplois (7) et des soins médicaux sous-optimaux (8, 9).
La vulnérabilité du médecin spécialiste en formation
Au sein du monde médical, les médecins spécialistes en formation professionnelle (MSFP) sont ceux qui courent le plus grand risque de souffrir d’un burn-out (11). Pas moins de 8,5% des MSFP qui effectuent un stage à l’UZ Gent souffrent d’un burn-out et 27,8% risquent d’en développer un (12). À l’échelle internationale, la prévalence est estimée entre 18% et 82% (13).
La prévention au sein du secteur des soins de santé est encore majoritairement axée sur les facteurs de risque individuels (14), alors que seule une corrélation relativement faible apparaît entre ces facteurs de risque et le burn-out (13). Les mesures en termes d’organisation du travail sont présentées comme incontournables (14, 15), mais la recherche concernant l’effet de ces mesures sur le burn-out reste rare (11, 16-19).
Une explication fréquemment avancée pour les chiffres de prévalence élevés du burn-out concerne la longue durée de travail. Les MSFP belges peuvent légalement travailler en moyenne 48 heures et maximum 60 heures par semaine. Ils ont droit à minimum 12 heures de récupération lorsqu’ils ont accompli une garde de 12 heures à maximum 24 heures (20). En pratique toutefois, les MSFP belges travaillent en moyenne des semaines plus longues (55 à 60 heures) que ce qui est prévu par la loi, en plus de nombreuses gardes de week-end et de nuit (12). Mais ce facteur est-il le seul?
Partant de cette interrogation, nous avons réalisé une étude qualitative sur l’importance relative des sources de stress liées au travail auprès de MSFP affiliés à l’université de Gand. Il a été demandé aux MSFP de présenter les sources de stress positif et négatif selon leur expérience personnelle. Le vécu des MSFP peut offrir à la hiérarchie un fil conducteur pour une adaptation des mesures de prévention efficace, en fonction de la demande sur le lieu de travail.
Respectivement, sur les 629 (en 2015) et 656 (en 2016) MSFP gantois, 20% et 30% ont répondu aux questions ouvertes concernant les sources de stress liées au travail. Le taux de réponse plus élevé en 2016 peut être attribué au fait que le questionnaire est resté en ligne 2 semaines de plus et que le double de rappels a été envoyé (8 en 2016) pour encourager la participation, à une plus grande notoriété du questionnaire parmi les MSFP et éventuellement à un intérêt croissant pour ce sujet. Le rapport femmes/hommes était d’environ 2:1, ce qui correspond à la distribution des genres dans l’étude précédente (12). Parmi les personnes interrogées, 60% se trouvent dans les 3 premières années de spécialisation. Près de la moitié des MSFP interrogés ont suivi une spécialisation en médecine interne, pédiatrie, gynécologie, anesthésie ou chirurgie.
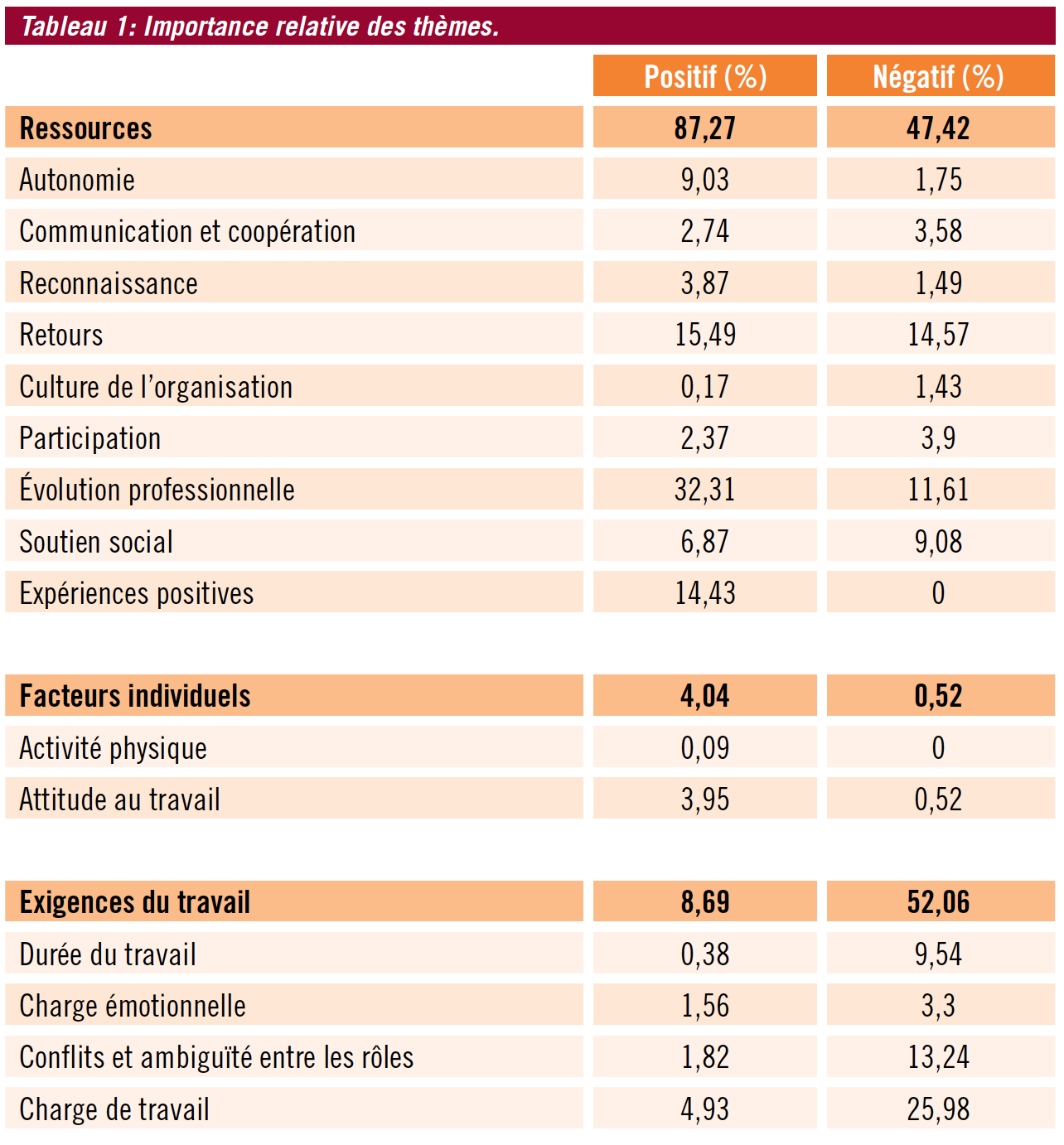
Au départ, une analyse thématique a été réalisée à l’aide du logiciel NVivo 11 en suivant la feuille de route de Braun & Clarke (21), reposant sur un examen de la portée de la littérature effectué au préalable, mais 2 autres thèmes (la reconnaissance et les expériences positives) ont été déterminés de manière inductive. Treize thèmes ont pu être répartis sous l’une des 2 catégories liées à l’organisation du travail, à savoir les exigences du travail et les ressources (ou leur absence). Une fraction des sources de stress mentionnées a pu être classée comme dénominateur individuel, mais elle n’est pas prise en compte dans ce qui suit (Tableau 1). Les thèmes les plus fréquemment cités sont l’évolution professionnelle, la charge de travail et les retours.
Les ressources
Les MSFP expérimentent l’autonomie en réalisant librement des procédures chirurgicales ou techniques, ou lorsqu’ils prennent des décisions médicales de manière indépendante. Ils ressentent un manque d’autonomie dans la gestion de leur agenda. En plus de cela, ils voient la structure hiérarchique très présente comme un obstacle à la prise en charge d’un rôle plus participatif. La participation en tant que source de stress positif peut être renforcée par la possibilité d’assister des procédures médicales de manière active ou d’avoir voix au chapitre lors des réunions médicales et de gestion.
Il existe deux sortes de retours: les retours directs et les retours d’ordre général. Les retours directs offrent une opportunité de recevoir un feedback qualitatif de la part d’un superviseur pendant une prestation médicale, ce qui est considéré comme une source de stress positif, surtout par les MSFP à l’expérience encore limitée. À l’inverse, les retours tardifs, passifs ou l’absence de feedback dans des situations médicales complexes constituent des points importants mentionnés par les MSFP. Les retours d’ordre général peuvent être communiqués à n’importe quel moment. Ces feedbacks peuvent être de nature positive comme négative, tant qu’ils sont présentés de manière constructive. Encore une fois, l’absence pure et simple de feedback positif ou négatif est un point fréquemment soulevé.
Les MSFP souhaitent développer leur identité professionnelle grâce à une stimulation intellectuelle portée par des cas pratiques complexes. Ils attachent de l’importance à l’acquisition de nouvelles compétences sur le lieu de travail ou par auto-apprentissage, mais le temps disponible pour apprendre par soi-même après une journée de travail est plutôt réduit. De plus, les MSFP peuvent être confrontés au problème d’un double agenda, lorsque leurs horaires de travail ne sont pas compatibles avec les cours obligatoires.
Citation: «Une source de stress positif est l’opportunité d’élargir ses connaissances en ayant la possibilité de lire un article au sujet d’une pathologie spécifique.»
Citation: «Sentir que vous devez être à l’heure à un cours ou à un événement obligatoire, alors que vous vous rendez compte dès le début de la journée que ce ne sera pas possible vu la charge de travail est une source de stress négatif.»
Un manque de soutien social de la part du superviseur ou des membres du personnel est considéré comme une source de stress négatif, alors que le soutien social (par ex. l’expression des frustrations, d’une marque de sympathie) de la part des co-MSFP et des autres collègues est vu au contraire comme une source de stress positif. En contrepartie, la position parfois isolée du MSFP, la compétition entre les MSFP et les tensions et conflits sur le lieu de travail sont également cités.
Deux thèmes ont été trouvés par induction. Une source de stress positif consiste à vivre des expériences positives. Celles-ci peuvent être de natures variées: le fait de poser un diagnostic clinique correct, de maîtriser une intervention ou une situation délicate, de sauver une vie grâce à une intervention ou de voir un patient se rétablir.
Citation: «Un problème urgent difficile à régler, mais pour lequel je sais que j’ai les compétences, est une source de stress positif.»
Le deuxième thème trouvé par induction est l’obtention de reconnaissance. La reconnaissance s’apparente au feedback, même s’il y a une nuance importante. Là où les retours portent sur le contenu de la tâche (par exemple un diagnostic ou un traitement), la reconnaissance traduit l’appréciation par rapport aux efforts du MSFP et au temps investi, indépendamment du résultat. La reconnaissance peut être exprimée par le superviseur ou les membres du personnel, mais aussi, vraisemblablement dans une moindre mesure, par le personnel infirmier, paramédical ou même par le patient.
Les exigences du travail
Seule une petite minorité des MSFP interrogés considèrent la charge de travail élevée de manière positive. La majorité des MSFP vivent l’accumulation de multiples tâches à effectuer tout en étant régulièrement interrompus, les situations stressantes, le nombre trop élevé de patients, les cours obligatoires, le manque de personnel et les tracasseries administratives comme une charge écrasante.
Citation: «Il faut gérer un agenda bien rempli tout en répondant à des centaines d’appels pour rien, et en plus aider un collègue qui ne parvient pas à gérer son propre agenda.»
La durée de travail nécessaire pour gérer la charge de travail élevée est considérée comme longue et irrégulière. Les longues semaines de travail, comme la durée de la garde, peuvent être vécues comme une source de stress négatif, où les gardes de 24 heures, principalement, sont qualifiées d’exténuantes.
Citation: «Il y a une certaine tension entre mon travail et ma vie privée. Je suis maman et j’ai souvent le sentiment de ne pas en faire assez ni au travail ni à la maison, que ce soit en tant que mère ou en tant qu’épouse.»
La charge émotionnelle est mentionnée lorsqu’aucune aide ne peut être apportée à des patients dont l’état se dégrade ou lorsque les patients et/ou leurs proches sont mécontents du traitement, même si tout a été fait pour apporter les meilleurs soins.
Les attentes élevées des superviseurs et membres du personnel, associées à la réalisation d’actes médicaux sans encadrement, peuvent aboutir à une ambiguïté au niveau des rôles. Les MSFP rapportent un sentiment d’incertitude et l’angoisse de faire des erreurs. Il est question de conflit au niveau des rôles lorsque différents superviseurs donnent des instructions contraires.
Citation: «Quand on débute comme MSFP, on doit commencer à travailler sans beaucoup d’encadrement. On a le sentiment d’être un imposteur.»
Citation: «On a plusieurs superviseurs, et ils ont chacun leur avis sur certains aspects du travail, des avis qui peuvent être très différents. Il est impossible de bien faire aux yeux de tout le monde. Si on suit les conseils d’un superviseur, on est critiqué par un autre.»
Commentaire
Le rôle central du superviseur
Nos résultats suggèrent que le superviseur joue un rôle prépondérant dans l’amélioration des conditions de travail. La prise de conscience des aspects déterminants pour une période d’assistanat enrichissante sur le plan intellectuel est cruciale (par ex. des retours réguliers, de l’autonomie, de la proximité). Bien que les MSFP apprécient un certain niveau d’autonomie et de responsabilité, la première représente une source potentielle de stress négatif lorsque les situations médicales dépassent les compétences du MSFP en raison d’un manque d’encadrement. Nous soulignons l’importance d’une autonomie guidée (guided autonomy), définie comme «une autonomie reposant sur le niveau de compétences du MSFP et la disponibilité d’un superviseur». Galam et al. (22) ont dressé une feuille de route pour encourager l’évolution professionnelle, qui s’apparente à notre concept d'autonomie guidée, où une supervision directe est indispensable dans les cas pratiques complexes. Il n’est toutefois pas toujours évident de savoir si la demande d’encadrement doit venir du superviseur ou du MSFP lui-même. L’écart éventuel entre les deux peut être comblé par des périodes régulières de feedback constructif. Cela peut également réduire l’ambiguïté relative aux rôles pour le MSFP, avec un renforcement du sentiment de reconnaissance et de soutien social de la part du superviseur (22). Cela se traduit par une augmentation du nombre d’expériences positives, comme apprendre à maîtriser une compétence ou surmonter une situation complexe.
Parmi les facteurs «de renforcement» retenus, nombre d’entre eux vont de pair avec une pratique clinique quotidienne et demandent surtout un changement de mentalité. Afin d’apprendre aux superviseurs les clés pour un feedback efficace et l’encadrement vers l’autonomie, des formations spécifiques, et donc des moyens supplémentaires, sont nécessaires. Les auteurs sont bien conscients des contraintes horaires et de la charge de travail élevée des superviseurs. La formation et l’encadrement de qualité des MSFP demandent en effet aux superviseurs du temps en plus, dans un agenda déjà trop rempli. Une compensation financière est indispensable pour créer l’espace nécessaire pour ce changement, de même qu’une aide administrative. Les directeurs d’hôpitaux doivent se rendre compte des besoins des MSFP et de leurs superviseurs et, en créant l’espace nécessaire et en fournissant un soutien, transformer le lieu de travail des MSFP pour que le climat d’exploitation laisse place à un climat de formation serein. Cela peut non seulement diminuer le risque d’apparition de la triade du burn-out, mais peut-être même réduire les coûts grâce à la diminution du nombre de plaintes et d’erreurs médicales.
L’impact de la charge et de la durée du travail
Comme l’on peut s’y attendre, la charge de travail élevée, l’excès de tâches administratives, les longues heures de travail irrégulières et les gardes de 24 heures représentent tous des sources de stress négatif. Des restrictions de la durée de travail sont essentiellement étudiées aux États-Unis, où la semaine de travail des MSFP est encore un peu plus longue. La plupart des études indiquent une baisse significative du nombre de burn-outs avec une protection du temps de travail (23-25). On ne sait pas encore avec certitude si cette baisse est une conséquence de la diminution du nombre d’heures de travail par semaine ou de la durée des gardes. Block et al. (26) suggèrent qu’il s’agit de la réduction de la durée des gardes. En outre, une charge de travail plus légère a une influence positive sur la qualité des soins et le nombre d’erreurs médicales (27). Les MSFP doivent souvent assumer simultanément plusieurs tâches, ce qui peut avoir un impact négatif sur la concentration et peut entraîner une efficacité sous-optimale (28). En conséquence, de longues journées de travail passées dans une précipitation continuelle entraînent un apprentissage inefficace, voire contre-productif on the job (sur le terrain). L’équilibre optimal entre, d’une part, la longueur de la semaine de travail et la durée des gardes et, d’autre part, le bien-être et l’éducation reste sujet à débat.
L’importance d’une évolution professionnelle
Nos résultats suggèrent que l’évolution professionnelle peut avoir lieu tant sur le lieu de travail qu’en dehors, comme l’indiquaient déjà les conclusions de Schaufeli et al. (29). De manière générale, les MSFP expriment une soif de connaissances et de compétences à acquérir par la formation sur le terrain ou par auto-apprentissage. Mais le temps manque pour ce dernier en raison des obligations du stage. De plus, notre population d’étude remet en question, comme l’indiquaient déjà Msaouel et al. (30), la valeur ajoutée, en termes de qualité, des cours obligatoires. Les retours des MSFP sur le programme présentent un grand intérêt pour l’optimisation de leur formation. Outre l’importance des aspects de fond des cours obligatoires, il est essentiel que l’agenda clinique s’accorde avec les heures de cours obligatoires.
Limites de l’étude
Cette étude présente quelques limites. Tout d’abord, un biais de sélection ne peut pas être exclu, comme dans toute étude reposant sur un questionnaire. Étant donné que nous n’avons pas mesuré le score de burn-out des participants, il est possible que les MSFP souffrant de burn-out soient surreprésentés ou, à l’inverse, sous-représentés dans notre groupe. Ensuite, les questions ouvertes visaient à vérifier les sources de stress liées à l’organisation du travail, mais les MSFP ont également mentionné des sources de stress individuelles. Notre choix de nous concentrer sur les sources de stress liées à l’organisation du travail fait que nous ne couvrons pas tout le sujet. Par ailleurs, seul le premier auteur a analysé les données. Enfin, si les réponses libres ont l’avantage de permettre de capter de nouvelles informations par rapport à des options prédéfinies, cela complique toutefois la compréhension univoque d’une réponse. Étant donné les informations sensibles concernées, un anonymat maximal a été garanti. Cette stratégie exclut dès lors une analyse approfondie par le biais d’un entretien individuel.
Trois conclusions pour la pratique
- Il est recommandé de débloquer des moyens pour former les superviseurs au coaching afin de faire baisser la prévalence du burn-out.
- Il est d’une importance capitale de trouver le bon équilibre entre autonomie et encadrement, et de le surveiller afin de maximiser le nombre d’expériences positives.
- Les MSFP remettent en question la complémentarité de leur stage avec les cours obligatoires. Les universités doivent être conscientes du fait que la situation particulière des MSFP, associée à la pratique clinique quotidienne qui comporte trop de périodes d’apprentissage et trop peu de temps libre, peut entraîner des niveaux d’apprentissage sous-optimaux.
Ce document a été rédigé par Willems R, Monten C, Portzky G. Exploring the relative importance of work-organizational burnout risk factors in Belgian
residents. Medical Education Online 2018;23:1, 1521246, DOI: 10.1080/10872981.2018.1521246